กรณีศึกษาและแนวทางการปรับแผนเมื่อทำ IUI แล้วไม่สำเร็จ
แม้การฉีดเชื้ออสุจิเข้าสู่โพรงมดลูกหรือ IUI (Intrauterine Insemination) จะเป็นวิธีรักษาภาวะมีบุตรยากที่มีความซับซ้อนน้อยและเข้าถึงได้มากกว่าวิธีอื่น แต่ในทางคลินิก ไม่ใช่ทุกคู่สมรสจะประสบความสำเร็จในรอบแรก
คำถามที่พบบ่อย ได้แก่
- มีโอกาส ทํา IUI ครั้งเดียวติด มากน้อยเพียงใด
- โดยทั่วไป ทำ IUI กี่ครั้งติด จึงถือว่าเหมาะสม
- หากไม่สำเร็จ ควรปรับแผนอย่างไร
- IUI กับ ICSI ต่างกันอย่างไร ในบริบทของการตัดสินใจขั้นถัดไป
บทความนี้จะอธิบายแนวทางประเมินและปรับแผนรักษาอย่างเป็นขั้นตอน โดยอ้างอิงหลักฐานทางเวชศาสตร์การเจริญพันธุ์
ความคาดหวังที่เหมาะสม: โอกาสสำเร็จต่อรอบ
ก่อนพูดถึงการล้มเหลว จำเป็นต้องเข้าใจว่า IUI โอกาสสําเร็จ ต่อรอบเฉลี่ยอยู่ที่ประมาณ 10–15% ขึ้นกับอายุและสาเหตุภาวะมีบุตรยาก
ดังนั้นกรณี ทํา IUI ครั้งเดียวติด สามารถเกิดขึ้นได้จริง โดยเฉพาะในผู้หญิงอายุน้อยและไม่มีปัจจัยเสี่ยงซับซ้อน แต่ในทางสถิติ ผู้ป่วยส่วนใหญ่ต้องใช้มากกว่า 1 รอบ
ทำ IUI กี่ครั้งติด จึงควรประเมินใหม่?
คำถาม “ทำ IUI กี่ครั้งติด” หรือ “IUI กี่ครั้งติด” ไม่มีคำตอบตายตัว แต่แนวทางสากลมักเสนอว่า:
- ลอง 3 รอบก่อนประเมินผลใหม่
- ในบางกรณีอาจพิจารณาถึง 6 รอบ
หลังจากนั้น IUI โอกาสสําเร็จ ต่อรอบมักลดลง และควรพิจารณาทางเลือกอื่น
สาเหตุที่ IUI ไม่สำเร็จ
เมื่อ IUI ไม่ประสบความสำเร็จ แพทย์จะวิเคราะห์สาเหตุเป็นระบบ เช่น
- อายุและคุณภาพไข่ลดลง
- คุณภาพน้ำเชื้อไม่เหมาะสม
- การตอบสนองต่อยากระตุ้นไข่ไม่ดี
- ปัญหาเยื่อบุโพรงมดลูก
- ปัจจัยที่ไม่สามารถตรวจพบได้ (unexplained factors)
การวิเคราะห์เหล่านี้ช่วยกำหนดแนวทาง การทํา IUI ให้สำเร็จ ในรอบถัดไป หรือพิจารณาปรับวิธี
เคสศึกษาเชิงวิเคราะห์
เคสที่ 1: อายุ < 35 ปี ภาวะมีบุตรยากไม่ทราบสาเหตุ
- รอบแรกไม่สำเร็จ
- รอบที่สองปรับขนาดยากระตุ้น
- รอบที่สามตั้งครรภ์
กรณีนี้แสดงให้เห็นว่าแม้ไม่ ทํา IUI ครั้งเดียวติด แต่การปรับแผนเล็กน้อยอาจเพียงพอ
เคสที่ 2: อายุ 39 ปี ไข่ลดลง
หลังทำ 3 รอบไม่สำเร็จ แพทย์ประเมินว่าคุณภาพไข่เป็นปัจจัยหลัก และแนะนำเปลี่ยนวิธีรักษา
ในกลุ่มนี้ แม้พยายามเพิ่มรอบ IUI แต่ IUI โอกาสสําเร็จ มักต่ำ
แนวทางการปรับแผนหลัง IUI ไม่สำเร็จ
1) ปรับยาและการกระตุ้นไข่
การเพิ่มจำนวนไข่ตกเล็กน้อยอาจช่วยเพิ่มโอกาส แต่ต้องระวังภาวะแทรกซ้อน
แนวทางนี้ยังคงอยู่ในกรอบของการทํา IUI ให้สำเร็จ ก่อนเปลี่ยนวิธี
2) ประเมินคุณภาพน้ำเชื้อซ้ำ
บางกรณีพบว่าคุณภาพอสุจิลดลงเมื่อเวลาผ่านไป ซึ่งส่งผลต่อผลลัพธ์ของ IUI
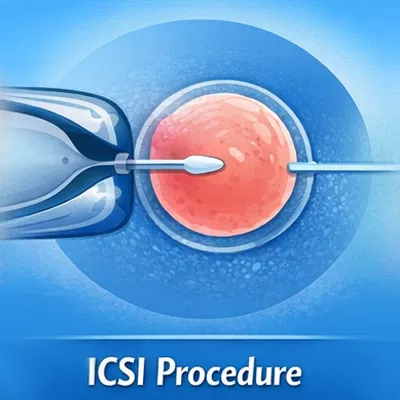
3) พิจารณาเปลี่ยนเป็น IVF หรือ ICSI
หากทำครบ 3–6 รอบแล้วไม่สำเร็จ การขยับไปสู่เทคโนโลยีขั้นสูงเป็นทางเลือกที่สมเหตุสมผล
คำถามที่พบบ่อยคือ IUI กับ ICSI ต่างกันอย่างไร ในบริบทนี้
- IUI → ปฏิสนธิในร่างกาย
- ICSI → ฉีดอสุจิเข้าไข่โดยตรงในห้องปฏิบัติการ
ในกรณีฝ่ายชายมีความผิดปกติรุนแรง ICSI อาจเพิ่มโอกาสสำเร็จได้มากกว่า

เกณฑ์ชี้วัดในการตัดสินใจ
แพทย์มักใช้ตัวชี้วัดต่อไปนี้ในการพิจารณาเปลี่ยนแผน:
- อายุฝ่ายหญิง
- ค่า AMH และ AFC
- คุณภาพน้ำเชื้อหลังคัด
- จำนวนรอบที่ล้มเหลว
- ระยะเวลาพยายามมีบุตร
การตัดสินใจไม่ควรอาศัยเพียงจำนวนครั้งที่ถามว่า IUI กี่ครั้งติด แต่ต้องดูบริบททั้งหมด
มุมมองทางสถิติ: โอกาสสะสม
แม้บางรายจะไม่ ทํา IUI ครั้งเดียวติด แต่โอกาสสะสมหลัง 3 รอบอาจสูงถึง 30–40% ในกลุ่มอายุน้อย
อย่างไรก็ตาม หลัง 6 รอบ ความคุ้มค่าเชิงสถิติมักลดลง
ด้านจิตใจและการสนับสนุน
การล้มเหลวของ IUI อาจกระทบต่อสุขภาพจิต
คำแนะนำ:
- สื่อสารกับคู่สมรส
- ขอคำปรึกษาจากแพทย์
- หลีกเลี่ยงการเปรียบเทียบกับกรณีที่ทํา IUI ครั้งเดียวติด
ตัวเลือกหลังทำ IUI ไม่สำเร็จ
1) ทำ IUI ต่อ (ภายใต้เงื่อนไขเหมาะสม)
หากยังไม่ครบ 3 รอบ และไม่มีข้อบ่งชี้รุนแรง
2) เปลี่ยนเป็น IVF
เหมาะในกรณีท่อนำไข่ผิดปกติหรืออายุเพิ่มขึ้น
3) เปลี่ยนเป็น ICSI
เหมาะในกรณีฝ่ายชายรุนแรง ซึ่งเชื่อมโยงกับคำถามว่า IUI กับ ICSI ต่างกันอย่างไร
การทํา IUI ให้สำเร็จ: ประเมินซ้ำอย่างเป็นระบบ
ก่อนเปลี่ยนวิธี แพทย์อาจทบทวน:
- เวลาในการฉีดเชื้อ
- ขนาดไข่
- ความหนาเยื่อบุโพรงมดลูก
- เทคนิคคัดเชื้อ
การประเมินเหล่านี้ช่วยเพิ่มโอกาสการทํา IUI ให้สำเร็จ หากยังอยู่ในขอบเขตเหมาะสม
สรุปแนวทางการตัดสินใจหลังผลลบ
เมื่อ IUI ไม่สำเร็จ การตัดสินใจควรเป็นขั้นตอนดังนี้:
- วิเคราะห์ปัจจัยที่อาจแก้ไขได้
- ประเมินจำนวนรอบที่ผ่านมา (โดยทั่วไป 3–6 รอบ)
- ประเมินอายุและตัวชี้วัดรังไข่
- พิจารณาเปลี่ยนวิธีหากความคุ้มค่าลดลง
ผู้ที่ต้องการข้อมูลพื้นฐานเพิ่มเติมเกี่ยวกับกระบวนการรักษา สามารถอ่านรายละเอียดได้ที่บทความเกี่ยวกับ IUI เพื่อใช้ประกอบการตัดสินใจ
บทสรุปสำคัญ
- IUI มีอัตราความสำเร็จต่อรอบจำกัด
- กรณี ทํา IUI ครั้งเดียวติด เกิดขึ้นได้ แต่ไม่ใช่ส่วนใหญ่
- คำถาม “ทำ IUI กี่ครั้งติด” ควรพิจารณาร่วมกับปัจจัยทางคลินิก
- หากล้มเหลวหลายรอบ ควรประเมินเปลี่ยนแนวทาง
- ความเข้าใจว่า IUI กับ ICSI ต่างกันอย่างไร ช่วยในการเลือกวิธีถัดไปอย่างเหมาะสม
การปรับแผนรักษาควรอาศัยข้อมูลเชิงวิทยาศาสตร์และการประเมินเฉพาะราย เพื่อให้การดูแลเป็นไปอย่างปลอดภัย มีประสิทธิภาพ และเหมาะสมกับสถานการณ์ของแต่ละคู่สมรส











Sign in to leave a comment.